年轻人也需警惕 “高血压” ZT 高血压病一向被视为“老年病”之一,似乎与年轻人无关。 然而实际上,目前高血压患病人群不仅日渐壮大,且日趋年轻化。 在美国18~39岁的人群中,近22.4%血压超过130/80 mmHg;英国2018年开展的一项健康调查研究同样显示,16 ~ 24岁人群以及35 ~ 44岁人群中分别有2.6%和12.2%罹患高血压。 2018年中国调查发现18~24岁、25~34岁、35~44岁的高血压患病率分别为4.0%、6.1%、15.0%。 慢性病监测数据显示,在成人高血压患者中,3/4以上为中青年,且发病率的增长较老年人更加迅猛。可以看出,高血压在年轻人群中的发生率越来越高,这与年轻人的生活习惯有着很大的关系。 现在许多年轻人喜欢以“吃货”自居,追求口福,毫不在意体重;吃东西追求“重口味”,钠盐摄入量超标;爱吃油炸食品、肥肉等,食入较多饱和脂肪酸;频繁饮酒、过量饮酒;长期吸烟;作息无规律,精神持续紧张。这些因素都是诱发高血压的罪魁祸首。 高血压是一个无声的杀手,及时了解自己的血压,是所有高血压患者和高危人群的必修课。 高血压是指以收缩压≥140mmHg、舒张压≥90mmHg为主要特征的慢性、非传染性疾病。患者早期常无症状,或仅有头晕、头痛、心悸、耳鸣等症状。表面上看,它是一种独立的疾病,实际上是引发心、脑血管和肾病变的一个重要的危险因素。如果控制不当就会病变,引发脑中风、心梗和肾功能衰竭等病症,严重时可猝死。中国约70%的脑卒中死亡和约50%心肌梗塞死亡与高血压密切相关。 近期,国际顶级医学期刊《英国医学杂志》发表重磅论文,从流行病学、诊断到治疗注意因素等角度,围绕年轻人群中的“早发型高血压”,进行了系统概述。论文强调,对于确诊高血压的年轻患者,需仔细判断患者是否可能为继发性高血压! 此外,临床医师在根据经验治疗的过程中,若发现年轻发病的高血压患者,血压未能得到良好控制甚至疾病出现恶化,则需要再次考虑是否存在继发性高血压的可能。 年轻人需警惕继发性高血压 继发性高血压,指由某些确定的疾病或病因引起的血压升高。 论文指出,目前在整体人群中,绝大多数确诊为高血压的患者均为原发性高血压。不过值得关注的是,在确诊为高血压的年轻患者中,继发性高血压的占比更高,甚至可以达到所有高血压病例的30%! 目前已知的继发性高血压的产生因素可以分为七类,包括: 肾血管性疾病:如纤维肌性发育不良、肾动脉狭窄 心血管疾病:如主动脉缩窄 甲状腺内分泌异常 肾上腺内分泌异常 肾实质性疾病:如慢性肾脏病、多囊肾病以及肾小球肾炎 阻塞性睡眠呼吸暂停 药源性高血压 在总体高血压人群中,继发性高血压的最常见发病因素依次为阻塞性睡眠呼吸暂停 (5%~15%)、肾实质性疾病 (1.6%~8.0%)、原发性醛固酮增多症 (1.4%~10%)、肾动脉狭窄 (1.0%~8.0%) 以及甲状腺疾病 (1%~2%)。 与此相对,年轻人群继发性高血压最常见的发病因素分别为甲状腺功能异常、肾实质性疾病、肾动脉狭窄 (继发于纤维肌性发育不良) 以及原发性醛固酮增多症。 早发型高血压患者将面临更长年限的心血管疾病风险。近期相关研究提示,45岁以下罹患高血压的患者,其全因死亡风险是65岁及以上确诊为高血压人群的2倍。而对于早发型高血压中的继发性高血压群体,除慢性血压升高带来的影响之外,通常还面临有其他疾病风险因素。 如何尽早发现继发性高血压? 尽早去除年轻人群继发性高血压的病因,不仅可以防止病情发展,还能带来很高的治愈率,因此,及时明确诊断继发性高血压至关重要。但是,继发性高血压的确诊通常显著延误2~4年,有的甚至延误数十年。 论文强调,24小时动态血压监测 (ABPM) 相较于家庭血压监测 (HBPM) 能够更加灵敏地识别出夜间血压下降异常的早发型高血压,而这部分患者往往更有可能为继发性高血压,且通常慢性肾病和心血管疾病的发病风险更高,因此ABPM可能更适合作为年轻人群早发型高血压的诊断方法。 此外,对于确诊高血压的年轻患者,也可以基于尿白蛋白肌酐比值、尿试纸检测、电解质/肌酐/肾小球滤过率、HbA1c、总胆固醇和HDL-C、12导联心电图、眼底检查等结果进一步评估其终末靶器官损害情况,并判断是否为继发性高血压。 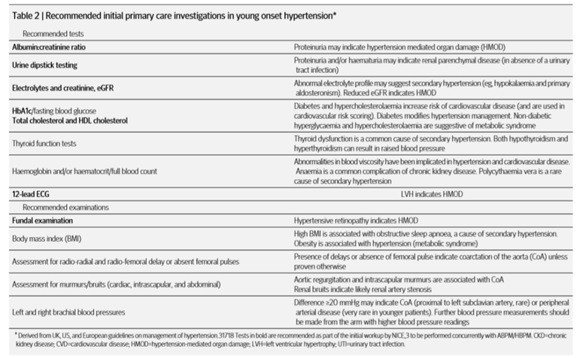
▲早发型高血压推荐进行的初步诊断检测 考虑到年轻人群继发性高血压也有可能是通过处方药、OTC药物或某些食物以及营养补剂诱导产生,因此我们也需要综合患者的用药史进行判断。 常见引起血压升高的药物和食物包括:非甾体类抗炎药、抗抑郁药 (如文拉法辛或单胺氧化酶抑制剂)、糖皮质激素类药物、性激素类药物 (尤其是联合口服避孕药)、咖啡因、酒精饮料、甘草酸 (甘草主要活性成分)。 当前论文也列举了不适用于继发性高血压的检测措施: 嗜铬细胞瘤24小时留尿检查:嗜铬细胞瘤可通过影响肾上腺内分泌引起持续性或阵发性高血压,但是嗜铬细胞瘤24小时留尿检查不应成为早发型高血压的常规检查。若患者存在嗜铬细胞瘤家族史,或存在相关临床症状或指征才有必要采用此项检测。 随机皮质醇检测:激素皮质醇的水平全天自然上升和下降,因此随机皮质醇检测临床价值有限。相较于随机皮质醇检测,基于患者深夜样本 (如唾液样本) 进行皮质醇水平评估可能更为合理。 醛固酮、肾素活性评估:醛固酮和肾素的评估对于检测前准备、样本的采集以及后续的实验室处理都具有较高的要求。针对醛固酮、肾素活性的评估并不适用于高血压的初步诊断过程中。 在发现中治疗,在治疗中发现 论文强调,年轻人群中部分继发性高血压可能在治疗过程中才会“露出马脚”,若在原发性高血压的治疗过程中出现以下临床现象,医师仍需再次怀疑患者是否为继发性高血压: 使用小剂量利尿剂导致钾过度下降 (可能源于原发性醛固酮增多症、其他内源性或外源性盐皮质激素过量); 使用小剂量ACE抑制剂或血管紧张素II受体阻滞剂导致肾小球滤过率过度降低; 表现为特别顽固性的高血压; 血压随治疗而降低,但仍保持非常不稳定的状态。 此外,对于不能明确诊断是否为原发性高血压,或者需进一步排除继发性高血压的患者,目前包括NICE成人高血压的诊断和管理指南、ESC/ESH高血压指南、ACC/AHA指南在内的权威高血压诊疗指南也建议,临床医生可考虑对这部分患者进行上级专家转诊。
|
